陈荔闽医生的科普号
- 典型病例 “宝贝”要着床—病例分享
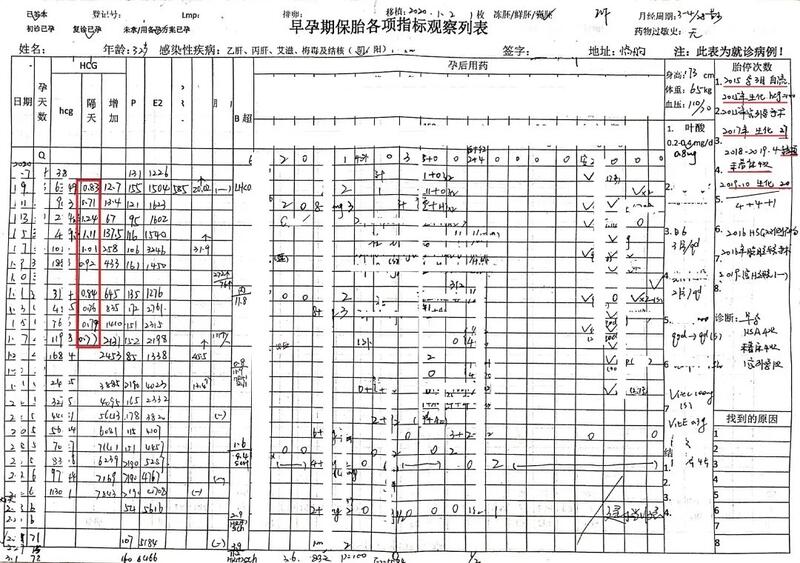
Q: 大夫,我做试管的时候该查的全查了,也不知道为什么总是不着床?怎么办? A: 首先,影响移植成功的因素包括胚胎因素、移植技术、母体因素,其中母体因素包括年龄、子宫内膜因素、心理精神因素、生活方式、内分泌、代谢因素、血栓前状态、免疫因素等各个方面。如果同一所移植医院,大多数人都移植成功了,你没有;或者换了几家医院,你仍然没有成功,那就要引起注意了,基本上是你自身出现了问题。 其次,“全查了”,只是说你把接受辅助生殖技术时的检验项目做完了,一般包括内分泌、感染、遗传及部分免疫相关检验,这部分检查只占我科“全套检查”的一部分。一般来说,完善检查就能找到问题,攻克问题就可成功妊娠。 可见,完善检查是第一步。 Case Report 下面分享一例自然妊娠胎停1次、生化1次,胚胎移植失败5次的病例 患者,王女士,32岁,山东临朐人 身高:173cm,体重:65kg 既往:自然怀孕:胎停1次,生化妊娠1次,宫外孕1次 胚胎移植:不着床4次,生化妊娠1次(因继发不孕2年自2017年起接受IVF-ET/FET) 2016年HSG示双侧输卵管不通,2019年宫腔镜检查未发现异常,先后2所生殖医院所查感染、内分泌、代谢、染色体等相关检查无异常 2019年10月因“反复移植失败5次”就诊我科,行不良妊娠相关全套检查发现:非典型抗磷脂抗体异常、甲状腺相关抗体异常、淋巴细胞亚群百分比异常、补体异常 诊断为:非典型产科抗磷脂综合征、自身免疫性甲状腺炎、同种免疫异常 移植前应用治疗及备孕方案,于移植后第五天测HCG=38mIU/ml,后密切监测HCG增长情况,及时调整用药,早孕期先后应用:低分子肝素、阿司匹林、环孢素、他克莫司、泼尼松、雌孕激素制剂、硫酸羟氯喹、肿瘤坏死因子拮抗剂、丙球蛋白、脂肪乳等,终于于孕6+5周起HCG增长趋于正常,峰值超过十万。 前期顺利通过NT、无创产前DNA检测,现任已孕19周,持续随访中。
 陈荔闽 主治医师 潍坊市人民医院 产科1792人已读
陈荔闽 主治医师 潍坊市人民医院 产科1792人已读 - 医学科普 【胎儿纤维连结蛋白】检测升高会早产吗?
(潍坊市人民医院 习惯性流产门诊) “大夫,我的fFN从一周前的5ng/ml上升到了现在的45ng/ml,会早产吗?” “会不会早产,要结合病史、查体、其他辅助检查,不能孤立性的看fFN。” 一、fFN 胎儿纤维连接蛋白 ( fetal Fibronectin,fFN) 主要是由蜕膜分泌的一种细胞外基质蛋白,位于蜕膜和绒毛之间,对两者的黏附及保护至关重要,与早产具有较强的相关性。早产是围生儿死亡和发病的主要原因。因此,fFN检测作为一种快速评估工具已被广泛接受。 二、fFN检测有什么意义? (阳性) 孕22~35 周正常妊娠情况下,阴道分泌物中 fFN 呈阴性,若为阳性则可预测早产。阳性预测值在截断值为10、50、200和500 ng/ml时,<34周的分娩率分别为19、32、61和75%。值得注意的是,有早产史、未足月胎膜早破史的孕妇,fFN>200ng/ml时7天内和<34周早产率显著升高,分别为41.2%和35.3%。 (阴性) fFN阳性预测早产的灵敏度高,伴有一定的假阳性诊断率,导致其特异性下降。换言之,fFN升高并不一定会发生早产;相较而言,fFN检测阴性提示近期无早产可能的意义更大。fFN定量检测截断值为50ng/ml。但在近期的一项研究中发现,即使在50-199ng/ml的水平下,也没有人在7天内分娩。从而有学者认为将200ng/ml作为预测早产的截断值可避免过度干预。 三、应用 目前研究多认为,f FN 联合经会阴/阴道超声测量宫颈长度可显著提高对早产预测的准确度,显著优于两者单独预测,有利于适时使用皮质激素,改善先兆早产孕妇的妊娠结局;两项筛查的价值在于阴性结果提示近期内无早产可能,从而减低不必要的干预。 四、哪些人群需要检测fFN? 我国《孕前和孕期保健指南》指出早产高危者,可于妊娠24~32周行宫颈阴道分泌物检测 fFN 水平,并于妊娠30~32周超声测量宫颈长度。 早产的高危因素包括: 年龄(<17岁或>35岁)、吸烟、承受巨大的心理压力、体质量指数 ( BMI) < 18.5或>28、早产史、未足月胎膜早破史、生殖道感染、泌尿道感染、辅助生殖技术助孕者、子宫颈机能不全、子宫畸形(如纵膈子宫、单角子宫、双角子宫等)、子宫过度膨胀(如双胎、多胎、羊水过多)、妊娠间隔过短(<6 个月)。 ● ● ● 参考文献: 1.Berghella V, Saccone G. Fetal fibronectin testing for reducing the risk of preterm birth. Cochrane Database Syst Rev. 2019 Jul 29;7(7):CD006843. 2.Berghella V, Saccone G. Cervical assessment by ultrasound for preventing preterm delivery. Cochrane Database Syst Rev. 2019;9(9):CD007235. 3.谢敏. 阴道超声检测宫颈长度及胎儿纤维连接蛋白对初产妇早产的预测价值[J]. 中国妇幼保健,2019,08:1902-1905. 4.李丹,鲍晨怡,刘兴会. 早产高危人群管理[J]. 实用妇产科杂志,2019,07:483-486. 5.Bruijn MMC, Vis JY, Wilms FF, Oudijk MA, Kwee A, Porath MM. Quantitative fetal fibronectin testing in combination with cervical length measurement in the prediction of spontaneous preterm delivery in symptomatic women. BJOG 2016;123:1965–71.
陈荔闽 主治医师 潍坊市人民医院 产科3479人已读 - 医学科普 子宫内膜容受性的超声检查
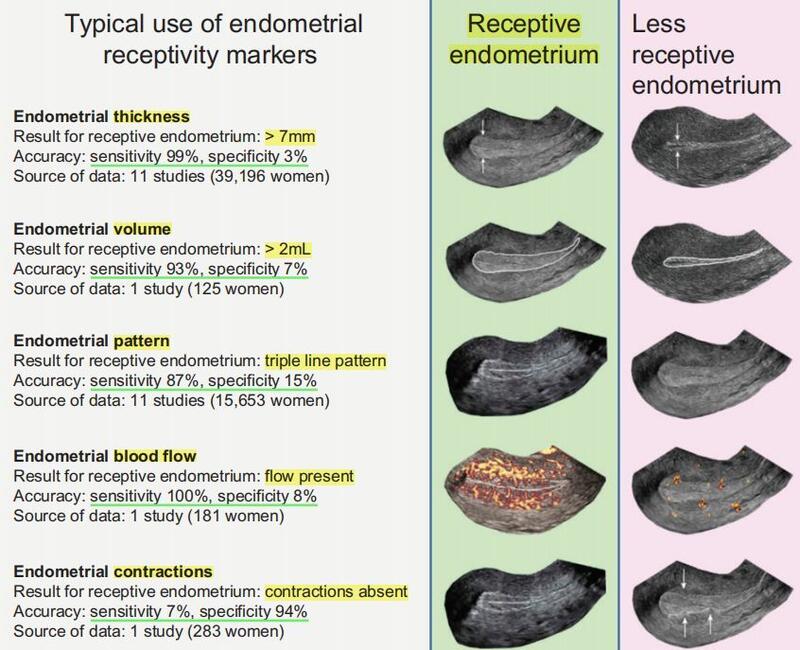
作者: 陈荔闽 潍坊市人民医院 习惯性流产门诊 (注:我院现已开展子宫内膜容受性超声检查) 子宫内膜容受性和选择性是用于描述子宫内膜作为胚胎质量的生物传感器的两个互补的概念:选择性是子宫内膜固有的程序功能,可识别和排斥发育潜力降低的胚胎;容受性是指子宫内膜对囊胚的接受能力。胚胎植入的关键是子宫内膜容受性的建立,人类只有在短暂的特定时期内子宫内膜才允许胚胎着床,这一特定时期称为 “着床窗口期”相当于月经周期第20~24天或排卵后6~8 d。 病因 血栓前状态、内分泌紊乱、感染、宫腔粘连、薄型子宫内膜、子宫肌瘤、子宫内膜息肉、宫腔内膈膜和免疫因素等均可影响子宫内膜容受性 评估方式 包括形态学特征法(胞饮突)、分子生物学标志物(整合素等)、超声学(内膜厚度、分型、血流)、基因及相关蛋白。经阴道超声相较于其他方式具有无创、便捷的优势,是目前临床最常用的评估方式,其对妊娠结局有较强的阴性预测价值。超声下可直接观察到内膜的厚度、容积、类型与血流等。研究发现三维多普勒超声能更客观的反映内膜下的实际血流,当子宫内膜厚度<7mm,子宫内膜容积<2ml,子宫内膜血流搏动指数(PI)>3时,妊娠率显著降低。 什么情况下需行子宫内膜容受性评估? 胚胎移植术前、反复移植失败、复发性流产、子宫内膜受损等 如何改善子宫内膜容受性? 在去除病因的基础上,针对性使用子宫内膜搔刮、延长或增加补充雌激素、粒细胞集落因子(G-CSF)、生长激素、宫腔灌注、低分子肝素、HCG、阿托西班、西地那非、他达拉非等。 参考文献: 1.Craciunas Laurentiu,Gallos Ioannis,Chu Justin et al. Conventional and modern markers of endometrial receptivity: a systematic review and meta-analysis.[J] .Hum. Reprod. Update, 2019, 25: 202-223. 2.Singh M,Chaudhry P,Asselin E. Bridging endometrial receptivityand implantation: network of hormones,cytokines,and growth factors[J].J Endocrinol,2011,210 ( 1) : 5-14. 3.Sanders B. Uterine factors and infertility[J]. J Reprod Med,2006,51: 169-176. 4.Macklon NS, Brosens JJ. The human endometrium as a sensor of embryo quality.Biol Reprod 2014;91:98 5.梁靓,李蓉,吕笑冬,乔杰.子宫内膜容受性的超声评估方法研究进展[J].生殖与避孕,2015,35(12):873-878.
 陈荔闽 主治医师 潍坊市人民医院 产科5564人已读
陈荔闽 主治医师 潍坊市人民医院 产科5564人已读 - 医学科普 反复移植失败一定要用免疫球蛋白吗?
“当然不是的。” 2018年Chiara Achilli, M.D. 等人对免疫治疗在体外受精 (IVF) 和复发性妊娠丢失 (RPL) 中的作用进行了系统回顾和荟萃分析,研究纳入了2017年6月之前的相关研究,其结果显示包括静脉输注免疫球蛋白 (IVIG ) 、口服泼尼松、宫腔灌注外周血单核细胞或粒细胞集落刺激因子等的免疫疗法,在提高接受IVF女性的活产率或预防特发性RPL方面没有作用。该综述纳入的关于反复移植失败 (RIF ) 妇女接受IVF时使用IVIG作为免疫调节剂的两项研究,分别为1994年De Placido G等人和2000年Stephenson等人的随机对照试验,合并两研究的结果显示,研究组 (使用IVIG组) 和对照组之间的活产率没有差异 (OR=2.10;95%CI,0.63,6.92;P=.23)。遗憾的是,这两项研究均未进行治疗前免疫参数的评估。 2017年6月,Ahmadi等人关于应用IVIG治疗孕前Th1 / Th2比值异常、NK细胞活性异常的反复移植失败 (RIF) 患者的研究结果显示:IVIG组妊娠率 (60%) 高于对照组(31.2%),IVIG组的活产率 (47.5%) 亦高于对照组(21.8%)。 2019年Samaneh Abdolmohammadi Vahid等人系统评价了IVIG等对伴有全身免疫异常的RIF患者的妊娠率、活产率的影响,meta分析结果显示:IVIG组和对照组的妊娠率及活产率均有显著差异,提示IVIG在改善RIF妇女,特别是存在免疫功能紊乱者的植入和妊娠结局方面,可能是一种有益的药物。 可见,并不是所有的RIF患者应用IVIG都能得到更好的妊娠结局,重要的是—— 首先,你要知道自己是不是一位存在免疫异常的患者。 附:那些提示免疫异常的检查:抗磷脂抗体谱、抗核抗体谱、淋巴细胞亚群、细胞因子、NK细胞毒性等 参考文献 1.Abdolmohammadi-Vahid S, Pashazadeh F, Pourmoghaddam Z, Aghebati-Maleki L, Abdollahi-Fard S, Yousefi M. The effectiveness of IVIG therapy in pregnancy and live birth rate of women with recurrent implantation failure (RIF): A systematic review and meta-analysis. [J]. Reprod Immunol. 2019,134-135:28-33. 2.Achilli, C., Duran-Retamal, M., Saab, W., Serhal, P., & Seshadri, S. (2018). The role of immunotherapy in in vitro fertilization and recurrent pregnancy loss: a systematic review and meta-analysis.[J]. Fertility and sterility, 110(6), 1089–1100. 3.Ahmadi Majid,Abdolmohammadi-Vahid Samaneh,Ghaebi Mahnaz et al. Regulatory T cells improve pregnancy rate in RIF patients after additional IVIG treatment.[J].Syst Biol Reprod Med, 2017, 63: 350-359. 4.Stephenson M D,Fluker M R,Treatment of repeated unexplained in vitro fertilization failure with intravenous immunoglobulin: a randomized, placebo-controlled Canadian trial.[J]. Fertil. Steril., 2000, 74: 1108-13. 5.De Placido G,Zullo F,Mollo A et al. Intravenous immunoglobulin (IVIG) in the prevention of implantation failures.[J]. Ann. N. Y. Acad. Sci., 1994, 734: 232-4.
陈荔闽 主治医师 潍坊市人民医院 产科2629人已读 - 医学科普 淋巴细胞主动免疫治疗,做不做?
首先,尽管抗丈夫淋巴细胞抗体(APLA)可作为诊断同种免疫异常的参考指标之一,但其在妊娠妇女中的阴性率可达90%,部分正常妊娠的女性孕后APLA仍是阴性,且淋巴细胞主动免疫治疗(LIT)后APLA转阳与妊娠成功的相关性也尚不明确。 其次,针对同种免疫异常存在其他可选择的治疗药物。治疗同种免疫异常型反复妊娠丢失可使用泼尼松、环孢素、静脉滴注丙种免疫球蛋白(IVIG)和LIT。相较于LIT,孕前、孕期应用泼尼松、环孢素及IVIG更安全、可靠、方便,更具优势。 安全性方面:其一,淋巴细胞属于血液制品,LIT存在感染传染性疾病的可能。其二,LIT有加重自身免疫性疾病的风险。LIT会导致部分患者免疫系统发生应激性紊乱,自身免疫一过性增强,使原有自身免疫性疾病加重,或出现自身免疫性抗体转阳,使孕后流产发生率更高。 有效性方面:1981年美国人首次将LIT应用于复发性流产的治疗,然而随后的大量临床试验及Meta分析并未证实LIT的有效性。在2002年,美国的FDA叫停了该治疗方法。在我国,直到2016年浙江某医院因违规操作导致多人感染艾滋病毒的事件曝光后,才使LIT逐渐淡出人们的视野。最近一篇表明LIT治疗有效的Meta发表于2016年,共纳入18篇关于使用丈夫或无关第三者主动免疫疗法治疗不明原因复发性流产的随机双盲对照研究,值得注意的是,这篇文章剔除了一篇淋巴细胞液保存方法存在缺陷的研究。 最后,近年来,越来越多的研究表明,药物(泼尼松、环孢素、CSF、IVIG等)治疗同种免疫异常型反复妊娠丢失时,联合应用LIT会提高妊娠率和(或)活产率。故针对难治性反复妊娠丢失,作为一种经验性疗法,可以在应用药物治疗的同时联合LIT,提高妊娠成功的可能性,而不将LIT作为首选 参考文献: 1.Hajipour Hamed,Nejabati Hamid Reza,Latifi Zeinab et al. Lymphocytes immunotherapy for preserving pregnancy: Mechanisms and Challenges.[J] .Am. J. Reprod. Immunol., 2018, 80: e12853. 2.侯悦,黄岭,祝雷,张凤悦,李媛媛,陈国庆,孙曙光,乔宠. 孕前淋巴细胞主动免疫疗法治疗不明原因复发性流产最适疗程及疗效监测指标研究[J]. 中国实用妇科与产科杂志,2018,06:635-639. 3.Liu Zhilan,Xu Haijing,Kang Xiaomin et al. Allogenic Lymphocyte Immunotherapy for Unexplained Recurrent Spontaneous Abortion: A Meta-Analysis.[J] .Am. J. Reprod. Immunol., 2016, 76: 443-453.
陈荔闽 主治医师 潍坊市人民医院 产科2008人已读 - 医学科普 孕早期【胎心率】和【胎儿染色体异常】有什么关系?
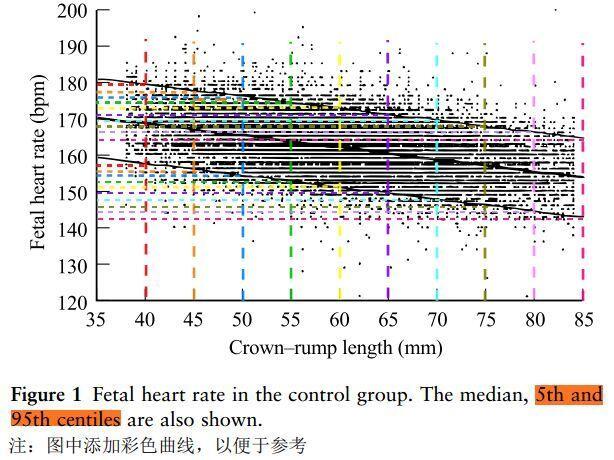
确定流产是否是由胎儿非整倍体或其他因素引起的,对于治疗复发性妊娠丢失十分重要。 早在1999年A.W.LIAO等人就对染色体异常胎儿心率进行了研究,研究中对比了1061例染色体异常胎儿和25000例染色体正常胎儿妊娠10-14周的胎心率。这其中21三体554例,18三体219例,13三体95例,三倍体50例,特纳综合征115例,其他性染色体异常28例。 结果显示染色体正常胎儿头臀长35mm时胎心率平均170bpm至头臀长84mm时胎心率平均155bpm。相较于染色体正常胎儿,21三体、13三体和特纳综合征者胎心率显著升高,18三体、三倍体者胎心率较低,其他性染色体异常者胎心率无显著差异。10%的21三体胎儿、67%的13三体胎儿、52%特纳综合征胎儿高于正常组胎心率范围的95%可信区间。30%三倍体胎儿的和19%的18三体胎儿的胎心率低于5%的可信区间。 得出了21三体、13三体和特纳综合征与胎儿心动过速有关,18三体、三倍体和胎儿心动过缓有关的结论。 2017年Ai Sakamoto等人分析了223例反复妊娠丢失孕妇早孕流产前胎心率与胎儿核型的关系。在这些妊娠中,110例活产被认为是正常核型(正常组)。另外113例妊娠以流产告终,根据绒毛取样将其再分为两组:Misc-NK(正常核型)组,包括35例整倍体;Misc-CA1(染色体异常)组,包括13/18/21三体、Turner综合征或Klinefelter综合征18例非整倍体;以及Misc-CA2亚组,包含60例其他染色体异常。通过协方差分析比较各组对胎心率的回归线、斜率和截距。正常组、MISC-NK组和MISC-CA1组FHR在受精后36天至49天升高,但各组间差异不显著。Misc-CA2组FHR未见升高,与其他三组有显著差异(p < 0.01)。这些结果表明,早孕时胎心率减慢可能表明存在导致流产的染色体异常。 2018年Andres F. Espinoza等人的研究了妊娠早期(妊娠11至14周期间)胎儿心动过速与染色体异常的关系。该项队列研究纳入了2011年至2014年间在一家机构接受了妊娠早期基因筛查的女性,研究进行了多变量Logistic回归分析,从受试者操作特征曲线得出的170bpm或更高的胎心率是否是所有染色体异常的独立危险因素。结果显示7%(228/3254)胎心率≥170 bpm,1.0%(31/3254)人群存在染色体异常。与FHR低于170 bpm的胎儿相比,FHR在170 bpm或更高的胎儿出现染色体异常的比例更高。在控制了已知的混杂因素后,FHR为170 bpm或更高是染色体异常的独立危险因素。 根据孕周≌头臀长+6.5cm计算,即头臀径长度在4.5-7.5cm时胎心率为170 bpm或更高表示存在是染色体异常的风险。 回到Figure 1,170bpm是否超出了头臀径在4.5-7.5cm的5%-95%的可信区间呢?答案显而易见。 对于妊娠早期翻倍差,治疗效果欠佳的孕妈们,如果存在胎心率异常,请相信我们,这次或许真的就是“优胜劣汰”。 保胎要科学,切勿滥用药,保胎费用的高低和活产率不相关!
 陈荔闽 主治医师 潍坊市人民医院 产科2914人已读
陈荔闽 主治医师 潍坊市人民医院 产科2914人已读 - 就诊指南 潍坊市人民医院【习惯性流产门诊】,疫情期间提供线上义诊服务
潍坊市人民医院【习惯性流产门诊】,疫情期间提供线上义诊服务。 虽一个人义诊,但是我们科三位大夫共同的情怀。
 陈荔闽 主治医师 潍坊市人民医院 产科1710人已读
陈荔闽 主治医师 潍坊市人民医院 产科1710人已读 - 医学科普 孕期【恶心、呕吐】怎么办?
妊娠期恶心呕吐(nausea and vomiting of pregnancy,NVP)为早孕期常见的疾病,症状多始于孕4周,孕9周时最为严重,60%的孕妇孕12周后症状自行缓解,91%的孕妇孕20周后缓解,约10%的孕妇在整个妊娠期持续恶心呕吐。反复不良妊娠的孕妈们更加难以忍受恶心、呕吐的折磨。 妊娠期恶心、呕吐大多数预后良好,是否需治疗,推荐结合孕期呕吐和恶心量化表(PUQE)评估孕早期呕吐和恶心的严重程度,以便选择更好的治疗方式。(美、澳新)注:此处灰色字为该国指南简称,下同 此外,这些患者中0.3%~1%可发展为妊娠剧吐(hyperemesis gravidarum,HG) ,严重时可导致贲门撕裂、Wernicke脑病等,甚至危及生命。 【如何应对妊娠期恶心呕吐呢?】 2015年中华医学会首次发布了《妊娠剧吐的诊断及临床处理专家共识( 2015) 》 2016年英国皇家妇产科医师学院也首次发布了《妊娠期恶心呕吐及妊娠剧吐的治疗》指南 2016年底加拿大妇产科医师协会发布了新的《妊娠期恶心呕吐的治疗》指南 2018年美国妇产科医师协会(ACOG)颁布第 189 号临床实践指南,即《妊娠期恶心呕吐诊治》替代 2015 年第 153 号 2019年澳大利亚和新西兰产科医学学会(SOMANZ)发布了《妊娠期恶心呕吐及妊娠剧吐治疗指南》 因各指南所列治疗药物近乎相同,但用药方案或流程有所不同,故仅做部分简述。 【预防】 孕前1-3月口服复合维生素、微量元素及叶酸。(中、美) 对于存在NVP高风险的女性,可在确诊妊娠后即预防性使用多西拉敏或维生素B6。(加) 【非药物干预】 1 生活及饮食方式改变 注意休息,避免接触易诱发呕吐的各种刺激, 少食多餐,进食高蛋白食物,避免辛辣油腻食物等。 想吃啥吃啥。(加) 2 按压及针灸 穴位( P6 位点或内关穴)按压及针灸等安全有效。(英、加) 3 生姜 每日最高剂量120mg,每次250mg,1天4次。(美、英、加 、澳新) 4 停用补铁剂(美、加) 【止吐药物治疗】 1 维生素B6、多西拉敏 维生素B6 10-25 mg,每日3 - 4次或维生素B6/多西拉敏组合(10-25 mg维生素B6/12.5 mg多西拉敏,每日3-4次)。(中、美、加均推荐为一线用药,但多西拉敏尚未在我国上市)。 生姜和(或)维生素B6。(澳新) 2 抗组胺药 苯海拉明:50~100mg每小时1次PO、IM或IV。 赛克利嗪:50mg每8小时1次PO、IM或IV。(英:一线用药) 3 吩噻嗪类 异丙嗪:12.5~25mgPO,IM,IV,或PR每4~8小时;使用时需注意其锥体外系反应等不良反应,一旦出现需立即停药。(中、美、加、英均推荐;英:一线用药) 氯丙嗪:10~25mg每4~6小时PO,IV,或IM;或50~100mg每6~8小时PR。(美、英、加二线用药) 丙氯拉嗪:5-10mg,每6~8小时PO或12.5mg每8小时IM/IV,或25毫克,PR每天。 (英:一线用药) 4 多巴胺受体拮抗剂 甲氧氯普胺:5~10mg每8小时PO,IV,或IM,早孕期应用安全,但其可能导致锥体外系反应等不良反应。(英、加:二线用药;美:三线用药) 多潘立酮:10mg8小时PO,30-60毫克8小时PR。(英:二线用药;美、加三线用药) 5 5-羟色胺受体拮抗剂 昂丹司琼:4~8mg每6~8小时PO;8mg IV超过15分钟,每12小时1次。增加心脏 QT 间期延长引发尖端扭转型室性心动过速的潜在风险,建议单次剂量不应超过 16mg,有QT间期延长、心功能衰竭、低钾血症、低镁血症个人及家族史的患者在使用时, 应监测电解质及心电图。(英:二线用药;美、加:三线用药) 6 糖皮质激素 妊娠10周前避免作为一线药物使用 甲基强的松龙:40~50mg/天。每3天减半至最低有效剂量,通常为5-12.5 mg/天 。(中、美、澳新:难治性患者,慎重;英:三线用药;加:仅限顽固性呕吐) 氢化可的松:100mg,每日2次,IV,一旦临床症状改善,转换成泼尼松40~50mg,每日PO,逐渐减少剂量,直到症状得到控制(英:三线用药;澳新:难治性患者) 【胃食管反流性疾病】 含有镁、钙或铝的抗酸剂,H2受体拮抗剂雷,质子泵抑制剂。(英、加、澳新) 【肠内或肠外营养】 不能耐受口服补液或出现脱水体征者,需静脉补液治疗。 1 补液建议 方案:(1)每天静脉滴注葡萄糖液、葡萄糖盐水、生理盐水及平衡液共 3000ml 左右,其中加维生素B6 100mg、维生素B1 100mg、维生素C 2~3g, 连续输液至少 3d( 视呕吐缓解程度和进食情况而定) ,维持每天尿量≥1000ml。( 2) 一般补钾 3~ 4g/d,严重低钾血症时可补钾至 6~8g /d。为防止发生 Wernicke 脑病,输注葡萄糖前,应先补充维生素B1。(中) 2 鼻胃管肠内营养 (中:常规治疗无效,不能维持正常体质量者;美:可视作一线治疗,为药物治疗不敏感和体重下降孕妇提供营养支持) 【其他特殊情况的处理】 1 预防血栓 确诊妊娠剧吐的患者应接受低分子肝素来预防血栓的形成, 除非存在有如活动性出血等特殊禁忌。(英) 2 甲状腺功能亢进 60%~70%的HG孕妇可出现短暂的甲状腺功能亢进。对于无原发性甲状腺疾病的证据( 如甲状腺肿和/或甲状腺自身抗体) 时, 不应治疗甲亢,在孕20周复查时,通常会恢复正常。 【住院治疗指征】 对于持续性呕吐并酮症的HG孕妇需住院治疗。(中) 无法耐受输液、院外治疗无效、生命体征不稳定、精神状态萎靡、体重持续下降者,需收住院评估和治疗。(美) 持续恶心呕吐,且口服止吐药无效; 口服止吐药后,仍持续恶心呕吐且伴有酮症和 /体重减轻( 大于孕前体重的 5%) ; 确诊或疑似存在合并症( 如尿路感染, 且不能耐受口服抗菌素) 。(英) 【终止妊娠指征】 (1) 体温持续高于 38℃ ; (2) 卧床休息时心率>120 次 /min; ( 3) 持续性黄疸或蛋白尿; ( 4) 出现多发性神经炎及神经性体征; ( 5) 有颅内或眼底出血经治疗不好转者; ( 6) 出现 Wernicke 脑病。(中,其他指南均未给出终止妊娠的具体指征) 【妊娠剧吐】诊疗流程 近日发表于NATURE的一篇名为Nausea and vomiting of pregnancy and hyperemesis gravidarum的文章,对妊娠恶心呕吐与妊娠剧吐,进行了更为详尽的综述,下图为其列出的诊疗流程: 下图为我国妊娠剧吐诊疗流程(2015) 参考文献: 1.Tsakiridis, I., Mamopoulos, A., Athanasiadis, A., & Dagklis, T.. The Management of Nausea and Vomiting of Pregnancy. Obstetrical & Gynecological Survey[J], 2019,74(3), 161–169. 2.Fejzo, M. S., Trovik, J., Grooten, I. J., Sridharan, K., Roseboom, T. J., Vikanes, ?., … Mullin, P. M. Nausea and vomiting of pregnancy and hyperemesis gravidarum. Nature Reviews Disease Primers[j] 2019,5(1). 3.Lowe, S. A., Armstrong, G., Beech, A., Bowyer, L., Grzeskowiak, L., Marnoch, C. A., & Robinson, H. SOMANZ position paper on the management of nausea and vomiting in pregnancy and hyperemesis gravidarum. Australian and New Zealand Journal of Obstetrics and Gynaecology[j]. 2019; 1–10 4.Committee on Practice Bulletins-Obstetrics.ACOG Practice Bulletin No.189:nausea and vomiting of pregnancy[J].Obstet Gynecol,2018,131(1):e15-e30. 5.欧阳振波,尹倩,全松,张秋实. 中、美、加、英妊娠期恶心呕吐及妊娠剧吐诊治指南的解读[J]. 现代妇产科进展,2017,11:875-877. 6.Wise J. Women with nausea and vomiting in pregnancy should be offered more support, say RCOG guidelines[J].BMJ,2016,353: i3509 . 7.Royal College of Obstetricians and Gynaecologists. The management of nausea and vomiting of pregnancy and hyperemesis gravidarum ( green top guideline 69) . 22 Jun 2016 . 8.陈红,张华,漆洪波.美国妇产科医师学会“妊娠期恶心呕吐指南 2015 版”要点解读[J].中国实用妇科与产科杂志,2015,32 ( 10) : 929-933. 9.中华医学会妇产科学分会产科学组.妊娠剧吐的诊断及临床处理专家共识( 2015) [J]. 中华妇产科杂志, 2015,50( 11) : 801-804.
 陈荔闽 主治医师 潍坊市人民医院 产科1779人已读
陈荔闽 主治医师 潍坊市人民医院 产科1779人已读 - 医学科普 孕期那些让人忐忑不安的超声“异常”
整个孕期,准妈妈们会反复进行多次胎儿超声检查,这其中有不少结果让她们忐忑不安。比如,颈部水囊瘤、脑室扩张、脉络膜囊肿、生理性中肠疝、单脐动脉等等。这些异常对宝宝们究竟有什么影响呢? 1 颈项透明层厚度NT NT≥3.0mm 或>相应CRL的第 99 百分位数。胎儿非整倍体风险随 NT增厚而增加;与Noonan综合征、多发性翼状胬肉综合征、骨骼系统发育不良、先天性心脏病、其它畸形有关。 2 颈部水囊瘤 早孕期发现颈部水囊瘤,需排除常见的染色体异常及致病性拷贝数变异,同时还需结合胎儿排畸超声情况综合判断。如均未见明显异常,且后期未发生胎儿水肿的孤立性淋巴水囊瘤的胎儿出生后预后良好。 3 鼻骨发育不良、鼻骨缺失 怀孕第6周,胎儿鼻部开始发育,9周开始骨化,正常胎儿中约1.4%鼻骨缺失。但21三体胎儿中鼻骨缺失发生率约60%,故需除外染色体异常。 4 脉络丛囊肿 妊娠中期,1%~2%的胎儿超声可检查出脉络丛囊肿,但90%以上的胎儿脉络丛囊肿可在妊娠26周后消失。有脉络丛囊肿的胎儿约 1%-2%合并有染色体异常,双侧脉络丛囊、较大(直径大于1cm)的脉络丛囊肿以及复杂性脉络丛囊合并染色体异常的风险较大,需进行详细系统性或针对性产前超声。 5 侧脑室增宽 增宽范围在1.0~1.2cm >90%预后正常,在1.3~ 1.5cm者75-93%预后正常,需除外染色体异常、宫内感染、结构异常等。 6 后颅窝增宽 指后颅窝池测量值≥10mm,孤立性后颅窝池增宽与非整倍体无关。需进一步行详细胎儿结构超声检查。另外,孤立性后颅窝池增宽无需行产前诊断。 7 长骨短小 长骨包括胎儿臂部的肱骨和腿部的股骨。如果长骨偏短超过超过了2个标准差,应做胎儿的染色体检查,并动态监测胎儿的生长。如果能维持一定的生长速度,则说明是正常的胎儿或者是胎儿宫内生长受限。 8 心室内强光点 胎儿心脏上看到1-6mm的点状或者条索状的强回声,是孕期常见的超声表现,随着孕周而逐渐减弱。1岁左右消失。单独出现大多数没有临床意义,如果合并其它畸形提示是胎儿染色体异常风险增高。 9 房室隔缺损 室间隔缺损是非常常见的心脏畸形,占所有心脏畸形的25%左右,与其它心脏畸形同时存在时,约18%合并染色体异常。单纯一个室间隔缺损心脏畸形,无染色体异常,预后好。出生后可以手术治疗,部分小的室间隔缺损在出生后可以自愈。房间隔缺损发生率低于室间隔缺损,也常合并染色体异常或者其它心脏畸形。单纯的房间隔缺损、无染色体异常,预后好。 10 生理性中肠疝 在胚胎发生的 6~10周(即妊娠 8~12周)间 , 存在一个肠管与腹壁间暂时不协调的时期 , 胚胎学上称为 “生理性中肠疝期” ,是该时期胎儿的正常表现。 11 肠管回声增强 可见于0.5%的正常胎儿。除提示胎儿染色体异常外,也可能与感染、巨细胞病毒感染、小肠闭锁、胎粪性肠梗阻等有关。单纯一项肠管强回声,则染色体异常的风险低,如果有其它胎儿软指标异常或者其它器官的异常,不仅染色体疾病风险高,也可能提示胎儿有感染、畸形、地中海贫血。 12 肠管扩张 妊娠中期后,在胃泡下方可见回声略强的小肠内含小的暗区呈蜂窝状,仔细观察可见蠕动,妊娠晚期在胎儿下腹部可见腊肠状结肠,内含胎粪呈衰减回声。有部分孕妇在妊娠中晚期,胎儿下腹部出现孤立圆形或长条状高回声,经重复超声检查及产后随访均为正常儿,此种情况认为是浓稠的胎粪聚积(或产气)于结肠造成的生理性肠管扩张。 13 胆囊未显示 孕14周起胎儿胆囊即可清晰显示,绝大多数胆囊未显示预后良好,为一过性不显示或胆囊未发育(良性病变),仅少数病例预后不良。孤立性胆囊未显示不是行染色体核型分析的指征。 14 单脐动脉 发生率约7~55%,10%合并染色体异常,可与胎儿发育迟缓、胎儿泌尿、生殖、消化以及下肢的发育畸形、心血管畸形相关。但孤立性单脐动脉与非整倍体不相关。发现单脐动脉一定要做胎儿系统检查、胎儿心脏超声检查。 15 永久性右脐静脉 多数为孤立性,少数可与心脏异常、心外异常相关。部分有永存右脐静脉胎儿可合并多种畸形, 所以若发现胎儿永存右脐静脉应建议胎儿心脏超声检查及胎儿系统检查, 必要时行染色体检查。 16 肾盂扩张 可能是生理性的,也可能胎儿有严重的问题。可能的原因是孕期胎儿的产尿量比较大,或者有一过性的尿路梗阻,或者是有结构性的梗阻。当肾盂分离超过15mm时,泌尿系统畸形可能性比较大。如果孕中期发现肾盂分离,孕晚期需要复查。 “温馨提示” 出现以上问题,到底该怎么办呢? 及时就诊,听从医生的建议,积极配合检查,就是最好的选择~ 参考文献: 1.王红峰. 胎儿脉络丛囊肿的超声诊断与临床意义[J]. 世界最新医学信息文 2.SMFM.Fox NS et al. Mild fetal ventriculomegaly: diagnosis, evaluation, and management. AJOG 2018 3.冯晓,段世玲,宋江虹,王胜利. 超声评估胎儿肾积水预后的研究进展[J]. 现代泌尿外科杂志,2018,03:234-236.胎儿淋巴水囊瘤与染色体异常的相关性研究及妊娠结局分析 4.徐利利,李秋玲,费敬英,查艺葆. 超声软指标在高危孕妇产前筛查染色体异常中的应用价值[J]. 中国优生与遗传杂志,2018,03:32+28+130. 5.黄英凤. 超声软指标在高危孕妇产前筛查染色体异常中的应用价值[J]. 世界最新医学信息文摘,2018,84:128. 6.ACOG,SMFM. Practice Bulletin No. 163: Screening for Fetal Aneuploidy.Obstet Gynecol. 2016 7.Agathokleous M,et al. Meta-analysis of second-trimester markers for trisomy Ultrasound Obstet Gynecol. 2013 8.Shen O, et al. Absent gallbladder on fetal ultrasound: prenatal findings and postnatal outcome. Ultrasound Obstet Gynecol 2011 9.SOGC Clinical practice guidelines. Fetal Soft Markers in Obstetric Ultrasound. J Obstet Gynaecol Can 2005 10.刘松岩.对《超声诊断胎儿早期脐疝1例》一文的商榷[J].中国超声医学杂志,2004,09:83. 11.Snijders RJM, et al. Fetal choroid plexus cysts and trisomy 18: assessment of risk based on ultrasound findings and maternal age. Prenat Diagn 1994
陈荔闽 主治医师 潍坊市人民医院 产科1504人已读 - 医学科普 HPV感染,需要剖宫产吗?
1.了解 HPV 人乳头瘤病毒(HPV) 是育龄妇女中常见的感染生殖道皮肤黏膜的病毒,根据其致病力大小分为高危HPV和低危型 HPV。高危型 HPV 主要引起外生殖器癌、宫颈癌及高度外阴、宫颈上皮内瘤变及其他部位恶性病变等,主要型别有HPV16、18、26、31、33、35、39、45、51、52、53、56、58、59、66、68、73 和 82 等 。低危型HPV主要诱发外生殖器和皮肤的尖锐湿疣以及低度外阴、宫颈上皮内瘤变及其他部位的疣类病变和低度上皮内瘤变等,其型别主要有HPV6、11、40、42、43、44、54、61、70、72、81 和 83 等。 一般情况下,HPV 感染可以通过自身免疫消退,在2年时间内约有90%的HPV病毒可被清除。 2.如何传播给新生儿? 母婴间 HPV 可能的传播途径包括:受精时、经胎盘、胎膜早破时上行感染、经阴道分娩、经血液和经母乳感染。孕期HPV的母婴垂直传播率为27.66%,剖宫产后新生儿仍有大约15%的感染率。 3.新生儿感染 HPV 会怎样? 大多数学者认为受感染的新生儿自身可清除HPV病毒。新生儿的HPV感染部位多见于口咽部、生殖器、尿道口及肛周等,其最严重的感染后果是婴幼儿反复发作性喉乳头状瘤病,发病率仅 1-4/100000,但病死率较高,其主要的病毒感染型分别为HPV6和11 。产妇生殖器疣病史是引起该病的主要高危因素。 4.如何选择分娩方式? 目前尚无相关权威指南,尚不清楚剖宫产能否预防婴幼儿呼吸道乳头瘤的发生,HPV的传播机制亦不是十分明确。2017年12月发布的《HPV 感染疾病相关问题专家共识》指出——“孕妇在怀孕前后生殖道检测出低危型HPV感染,尤其是6和11型HPV,该孕妇应行剖腹产分娩,以最大限度地降低幼年性喉乳头状瘤的发生率”,似与其观点相悖的2018年出版的第9版《妇产科学》指出——“妊娠合并尖锐湿疣不是剖宫产指征”(注:引起尖锐湿疣的主要是HPV6型和11型)。 那么,究竟如何选择分娩方式呢?毫无疑问,孕妇为6型、11型以外的HPV感染时不影响分娩方式的选择。然而,孕妇为6和11型HPV感染时,笔者认为应充分向患者及家属交代病情,特别是孕育珍贵儿时,虽然为了避免这中头彩般的可能,有可能会提高剖宫产率(大多数孕育珍贵儿的孕妈本身就选择了剖宫产),但也应在患者知情的前提下,医患双方共同做出最终的决定。 参考文献: [1] 林婧,吴丹. 妊娠期人乳头瘤病毒感染的筛查与处理[J]. 中国计划生育和妇产科,2019,02:15-18. [2] 柯吴坚,杨立刚. 2018德国HPV感染及其相关病变的诊疗指南读解[J]. 皮肤性病诊疗学杂志,2018,05:305-309. [3] 耿建祥,黄华艺,刘建华,李海,王志蕙,许淑霞. HPV感染疾病相关问题专家共识(2017)[J]. 医学研究生学报,2017,12:1238-1241. [4] Chatzistamatiou, K., Sotiriadis, A., & Agorastos, T. Effect of mode of delivery on vertical human papillomavirus transmission – A meta-analysis. Journal of Obstetrics and Gynaecology, 36(1), 10–14.
陈荔闽 主治医师 潍坊市人民医院 产科2183人已读





